Malignes Melanom Therapie
Planung
Die einzelnen Schritte des therapeutischen Vorgehens hängen von der Stärke des Melanomverdachts, von der anzunehmenden Tumordicke und weiteren Risikofaktoren, von der Lokalisation des Tumors und wesentlich auch von der Einstellung des Therapeuten ab.
Da es keine allgemeinverbindlichen Richtlinien zur Therapie des malignen Melanoms gibt, sondern lediglich individuell sehr unterschiedliche Empfehlungen, wird im Folgenden die Ansicht des Autors wiedergegeben, die am „vorsichtigen“ Ende der Skala anzusiedeln ist.
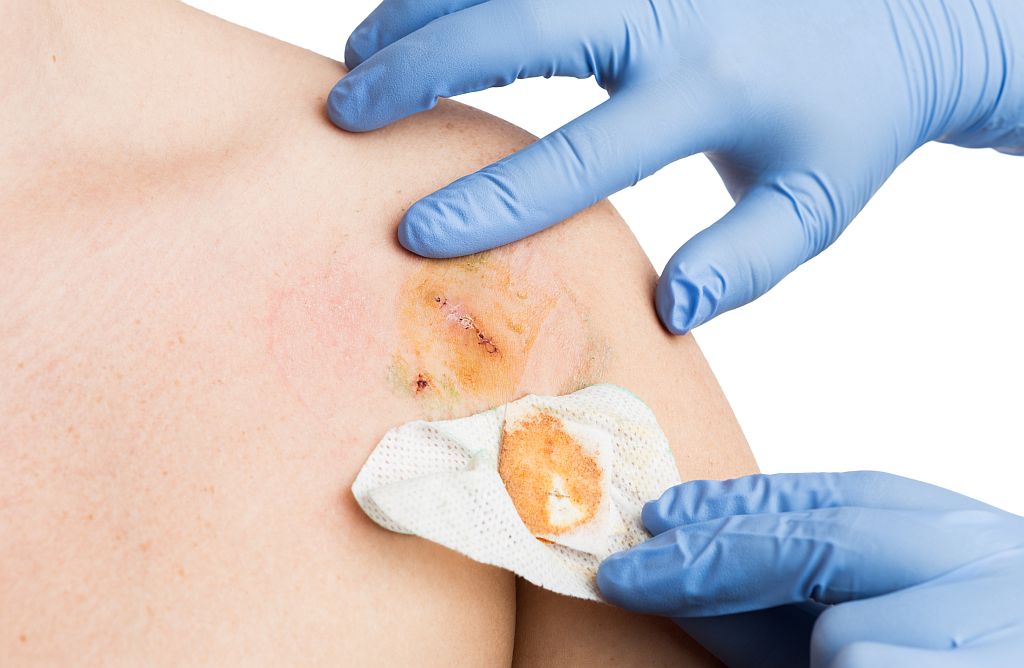
Besteht an der Diagnose "malignes Melanom" kein Zweifel, so erfolgt in Lokalanästhesie die sofortige Exzision mit Sicherheitsabstand, der je nach anzunehmender Tumordicke unterschiedlich gewählt wird.
Besteht lediglich Melanomverdacht, so wird eine Exzision mit 1 cm Sicherheitsabstand vorgenommen und das Material während der Operation einer Schnellschnittuntersuchung zugeführt, damit dann bei Bestätigung der Verdachtsdiagnose die sofortige Nachexzision mit, falls erforderlich, größerem Sicherheitsabstand erfolgen kann.
Kann aus technischen Gründen eine Schnellschnittuntersuchung nicht durchgeführt werden, so wird erst nach Vorliegen der routinemäßig aufgearbeiteten Histologie die Entscheidung getroffen, ob eine Nachexzision zu erfolgen hat. Diese sollte innerhalb von 2-4 Wochen nach erfolgter Erstexzision durchgeführt werden.
Besteht klinisch kein Melanomverdacht, so wird die sog. Exzisionsbiopsie (Probeexzision) vorgenommen. Sollte die histologische Untersuchung wider Erwarten das Bild eines malignen Melanoms zeigen, so wird innerhalb eines Zeitraums von 2-4 Wochen eine Nachexzision mit Sicherheitsabstand durchgeführt.
Probeexzision: ja oder nein?
Das Thema, ob die Vornahme einer Probebiopsie aus einem malignen Melanom die Prognose verschlechtert, wird seit Jahren kontrovers diskutiert. Bei der Probeentnahme von Gewebe ist zwischen einer Exzisionsbiopsie, bei der die gesamte Hautveränderung soweit klinisch erkennbar im Gesunden entfernt wird und für eine feingewebliche Untersuchung zur Verfügung steht, und einer Inzisionsbiopsie zu unterscheiden, bei der, oft aus kosmetischen Gründen, nur ein Teil der Hautveränderung zur histologischen Untersuchung entnommen wird. Während gegen eine Exzisionsbiopsie kaum Einwände gemacht werden können, sollte eine Inzisionsbiopsie vermieden werden, da es nicht auszuschließen ist, dass sie zur Aussaat von Tumorzellen führen und damit die Prognose ungünstig beeinflussen kann.
Operative Tumorbehandlung
Das operative Vorgehen beim malignen Melanom wird durch die Weite des Sicherheitsabstandes bestimmt und richtet sich nach den Risikofaktoren, die zwar letztlich erst nach Exzision durch Bestimmung der Tumordicke und andere Parameter gegeben sind, die jedoch auch klinisch bereits abgeschätzt werden können.
Bei der niedrigen Risikogruppe (kleine beginnende Melanome, im Hautniveau gelegen oder flach erhaben) reicht die Exzision in Lokalanästhesie mit einem Sicherheitsabstand von 1-2 cm aus, während bei den Hochrisikogruppen (große Melanome, Erhabenheit mit einer anzunehmenden Tumordicke von über 1,5 mm) ein Sicherheitsabstand von 2-3 cm eingehalten werden sollte. Der Tumor wird in Lokalanästhesie oder Vollnarkose unter Mitnahme des Unterhautfettgewebes bis zur Muskelhaut entfernt.
Über die Sicherheitsabstände, die bei der Exzision idealerweise anzustreben sind, gibt Tabelle 4 Auskunft.
Besondere Lokalisationen, in denen wichtige Strukturen betroffen sind, bedingen oft ein Abweichen von dieser Regel. Im Bereich von Schleimhäuten, Gesicht, Fingern und Zehen sowie im Genitalbereich sind individuelle Operationsplanungen erforderlich.
Tabelle 4: Malignes Melanom: operatives Vorgehen im Stadium I (lokaler Tumor, keine Metastasen)
Zur Gewährleistung eines zufriedenstellenden kosmetischen Resultats sollten bei jedem operativen Eingriff die Spannungslinien der Haut Beachtung finden. Bei Schnittführung parallel zu diesen Linien lässt sich die Operationswunde spannungsfrei verschließen.
Entfernung regionärer Lymphknoten
Es ist zu unterscheiden zwischen der vorsorglichen (prophylaktischen) und der therapeutischen Lymphknotenentfernung. Die prophylaktische Lymphknotenentfernung betrifft die Lymphknoten, die im Lymphabflußgebiet des Tumors liegen und noch nicht klinisch feststellbar von einer Tumorinfiltration betroffen sind. Man spricht auch von der elektiven Lymphknotendissektion (ELND).
Der Erfolg dieser Maßnahme wird uneinheitlich beurteilt. Neuere Befunde machen es wahrscheinlich, dass eine Prognoseverbesserung zumindest bei Melanomen von Männern mit einer Tumordicke zwischen 1,5 und 3 mm erzielt werden kann. Eine überzeugende statistische Sicherung der Verbesserung der Prognose durch diese Maßnahme liegt bisher nicht vor.
Sind die Lymphknoten des Abflussgebietes des Tumors tastbar vergrößert, so dass der Verdacht einer Metastasierung gegeben ist, erfolgt eine radikale Lymphknotenentfernung.
Unterstützende (adjuvante) Therapie
Hierunter wird eine Behandlung verstanden, die nach vollständiger Entfernung des Primärtumors, betroffener Lymphknoten und eventueller Fernmetastasen durchgeführt wird und die die Stärkung der körpereigenen Abwehr zur Vernichtung einzelner möglicherweise noch zirkulierender Tumorzellen oderkleinster noch nicht nachweisbarer Metastasen zum Ziel hat.
Sie kann in unterschiedlicher Weise durchgeführt werden.
Zahlreiche Mittel und Medikamente kommen zur Anwendung.
Neue Erwartungen können in die sog. biological response modifiers (Substanzen, die die körpereigene Abwehrreaktion verändern bzw. verbessern) gesetzt werden, die zumindest in Laboruntersuchungen in geringsten Mengenhochwirksam sind. Hierzu gehören Zytokine (Zellhormone) wie alpha-Inter-feron,Interleukin-2, Tumor-Nekrose-Faktor-alpha und viele andere.
Die Zukunft wird zu zeigen haben, ob die in diese Substanzen gesetzten und vor dem theoretischen Hintergrund begründeten Erwartungen erfüllt werden können.
Chemo- und Immunchemotherapie
Wie bei anderen Tumoren so ist auch beim malignen Melanom im Metastasenstadium die Chemotherapie (Behandlung mit Zytostatika [Zellgiften]) eine alternative Maßnahme zum chirurgischen Vorgehen.
Die ausschließliche Gabe von Dacarbacine (DTIC) hat insgesamt enttäuscht, da in fortgeschrittenen Stadien eine Heilung nicht erzielt und das Auftreten von Metastasen nicht verhindert werden kann. Auch die Kombination mit einer unterstützenden Immuntherapie in der Vorstellung, eine Aktivierung des körpereigenen Abwehrsystems (z.B. durch Tuberkulose[BCG]-Impfung) zu erreichen, hat keine Verbesserung des Therapieerfolges gebracht.
Der Einsatz "aggressiver" Zytostatika oder auch einer Polychemotherapie(Anwendung einer Kombination von Zytostatika) bewirkt eine Schwächung der körpereigenen Abwehrleistung und verschlechtert damit in vielen Fällen die Gesamtsituation des Patienten.
Insbesondere bei Befall an mehreren Stellen einer einzigen Extremität kann die hypertherme Perfusion mit Zytostatika zur Anwendung kommen, die in einzelnen Fällen gute Ergebnisse gezeigt hat, insgesamt jedoch mit einer hohen Nebenwirkungsrate behaftet ist. Bei dieser sehr eingreifenden Behandlung werden die betroffenen Gliedmaße vom Kreislauf isoliert, mit einem Zytostatikum durchspült und auf eine Temperatur von 40 °C erwärmt.
Die zusätzliche Anwendung von Immunmodulatoren (Zytokinen) bei Melanompatienten mit hohem Risiko haben zum Ziel, dass die durch die Chemotherapie verschlechterte Immunsituation wieder verbessert wird. So soll das Wachstum des Tumors und die Ansiedlung von einzelnen zirkulierenden Tumorzellen einerseits durch das zur Anwendung kommende Zytostatikum und andererseits durch die Aktivierung zelltoxischer Lymphozyten (Killerzellen) vermindert werden.
Wenngleich die Primärtherapie des malignen Melanoms im chirurgischen Vorgehen besteht, so kann in seltenen Fällen auch die Röntgentherapie zur Anwendung kommen. Diese ist in den letzten Jahren wegen der fälschlichen Annahme, Melanomzellen seien strahlenresistent, vernachlässigt worden. Besonders das Lentigo-maligna-Melanom ist durch eine Röntgenweichstrahltherapie sehr gut zu beherrschen, zumal es bei seiner häufigen Lokalisation im Gesichtsbereich mit flächenhafter Ausbreitung für ein chirurgisches Vorgehen Probleme aufwerfen kann.
Bei Auftreten mehrerer oberflächlicher Hautmetastasen kann die Behandlung mit Dinitrochlorbenzol (DNCB) nach erfolgter Sensibilisierung des Patientenversucht werden. Dieser Behandlung liegt die Vorstellung zugrunde, dass über die Entwicklung einer Allergie vom Spättyp gegenüber DNCB gleichzeitig eine Immunreaktion gegenüber Tumorzellantigenen des Melanoms zustande kommt, so dass die Tumorzellen vom körpereigenen Abwehrsystem besser eliminiert werden können.
Unterstützung der Therapie durch den Patienten
Die Lebensweise des Patienten leistet einen wesentlichen Beitrag zur Wirksamkeit der Melanombehandlung und bestimmt den Verlauf der Erkrankung mit.
Alle Empfehlungen können in einem Satz zusammengefasst werden:
Tue alles, was zu Deinem körperlichen und seelischen Wohlbefinden beiträgt, und meide alles, was Dich belastet.
In erster Linie sollen mit dieser Regel alle Faktoren angesprochen werden, die die körpereigenen Abwehrmechanismen, das Immunsystem, beeinflussen. Unter diesem Aspekt sind zu meiden
- jede Art von körperlichem und psychischem Stress,
- starke Sonnenlichtexposition und Bräunungslampen (Heimsonnen oder Solarien),
- Alkoholgenuss,
- unausgewogene Ernährung,
- Infektexposition.
Es ist anzuraten, dass die betroffenen Patienten zwar weiterhin an Sportarten, die ihnen Freude bereiten, teilnehmen, jedoch auf Leistungssport, Wettkämpfe oder Sport unter Sonnenexposition verzichten.
Die Ernährung sollte ausgewogen und vitaminreich sein. Bei Frauen mit Doppelbelastung durch Beruf und Haushalt sollte in jedem Fallbeurteilt werden, welche Aufgaben reduziert werden können, ohne das psychische Gleichgewicht zusätzlich zur Erkrankung zu belasten. Ob eine Rehabilitation unter Kurbedingungen oder eine berufliche Dispositionsänderung erforderlich ist, muss in jedem Einzelfall unter dem Aspekt des körperlichen und seelischen wohlbefindens und der Stressreduktion geprüft werden.
Neue Therapieansätze beim Hautkrebs
Die Neuerkrankungen von Hautkrebs steigen in Deutschland, laut einer aktuellen Statistik des Robert Koch Institutes, jährlich an. Dies gilt für den hellen, als auch für den schwarzen Hautkrebs. Jetzt gibt es neue und erfolgsversprechende Therapieansätze.
Die wichtigste Neuerung betrifft die Therapie des schwarzen Hautkrebses (Malignes Melanom). Neue adjuvante Therapiestrategien wurden zugelassen. Diese Therapien werden beim fortgeschrittenen Melanom (Tumorstadien III und IV) im Anschluss an die Entfernung sämtlicher Metastasen und des Primärtumors angewendet. Der Patient hat keine messbaren Metastasen, jedoch das Rückfallrisiko ist extrem hoch. Zwei unterschiedliche adjuvante Therapieansätze sind zugelassen, um ein Rezidiv zu vermeiden:
Adjuvante Melanomtherapie 1 - Antikörper gegen das PD1-Molekül
In den Kliniken kann nun die Behandlung gegen PD1-Moleküle mit einem Antikörper durchgeführt werden. Hierbei wird gegen den Tumor das körpereigene Immunsystem mobilisiert. Das Rückfallrisiko ist laut dermatologischen Studien bei Patientinnen und Patienten um 50 Prozent gesenkt.
Adjuvante Melanomtherapie 2 - MEK/BRAF-Antagonisten reparieren Melanome
Der Einsatz von MEK/BRAF-Antagonisten ist bei Melanomen, die ein bestimmtes Mutationsmuster haben, eine weitere Therapiestrategie. Die entsprechende Mutation muss zunächst bei der Patientin oder dem Patienten über eine molekulare Testung festgestellt werden. Diese MEK/BRAF-Mutationen werden von den Antagonisten sozusagen repariert. Das Rückfallrisiko wird auch bei dieser Methode erheblich gesenkt. Diese Melanomtherapie lässt sich in Tablettenform durchführen.
Neoadjuvante Therapiestrategien
Bei fortgeschrittenen Tumorstadien kommen neoadjuvante Strategien zum Einsatz. Sie sind eine Weiterentwicklung der adjuvanten Therapiestrategien und werden momentan klinisch getestet. Die Patientin oder der Patient werden medikamentös gegen das CTLA4-Molekül und das PD1-Molekül mit den Antikörpern behandelt. Danach werden die Restbefunde des Tumors, die eventuell noch vorhanden sind, operativ entfernt. Diese Behandlungsstrategie wartet nicht erst die Bildung von Metastasen oder eine Weiterentwicklung des Tumors ab, deshalb erweist sie sich als sehr günstig.
Derzeit sind in den Hauttumorzentren in Deutschland einige neuen Antikörper-Therapien in klinischer Prüfung. Beispielsweise die anti-LAG3, die vor allem im Stadium IV angewendet wird, wird getestet.
Quellen:
Krebs in Deutschland für 2013/2014. Robert Koch-Institut, Berlin 2017
Weber J et al. Adjuvant Nivolumab versus Ipilimumab in Resected Stage III or IV Melanoma. N Engl J Med 2017; 377: 1824-1835.
Long GV et al. Adjuvant Dabrafenib plus Trametinib in Stage III BRAF-Mutated Melanoma. N Engl J MEd 2017; 377: 1813-1823.
Neueste Beiträge

Die Rolle der Immuntherapie bei der Behandlung
Die Immuntherapie nutzt das Potenzial des körpereigenen Immunsystems, um Krebszellen zu erkennen und anzugreifen. Bei der Behandlung von Melanom-Resistenzen gegen zielgerichtete Therapien hat die Immuntherapie erstaunliche Ergebnisse erzielt.

Mentale Stärke nach der Diagnose
Nach einer Diagnose von schwarzem Hautkrebs ist es völlig normal, sich mit einer Vielzahl von Emotionen und Gedanken auseinanderzusetzen. Entspannungstechniken können helfen, mit den Gefühlen nach der Diagnose umzugehen und den Heilungsprozess zu fördern.
Aktuelles zum Hautkrebs
-

Hautkrebs ist gefährlicher, als man denkt
Hautkrebs wird oft unterschätzt.
-

Das schädliche Erbe der 70er-Jahre
Hautärzte rechnen mit deutlichem Anstieg von Melanom-Fällen
-

Was kann man gegen einen Sonnenbrand machen
-
Warum einige Patienten ein Melanom bekommen und andere nicht?
-
Typische Merkmale eines malignen Melanoms.
-

Sonnenbrillen & Hautkrebsprävention
Die richtige Sonnenbrille schützt Sie vor Hautkrebs
